许多饱受关节剧烈疼痛困扰的痛风患者,常会问到同一个问题:
“现在疼得实在受不了,用什么药能快速缓解,还尽量不伤及身体?”
尤其本身合并高血压、慢性肾病、胃肠道疾病时,用药选择会更加谨慎。今天就为大家系统梳理痛风急性发作的**阶梯化用药方案**,重点解析肾脏安全用药逻辑,同时澄清“特效药”认知误区,帮大家建立科学、稳妥的用药常识。
## 一、痛风急性发作治疗阶梯:从传统方案到创新选择
痛风急性发作期,核心原则是尽早开展抗炎镇痛。临床具体选药,需要结合发作轻重、个人基础合并症综合判断。
### 1、一线方案:非甾体抗炎药(NSAIDs)
代表药物如依托考昔、双氯芬酸等,能够较快缓解疼痛不适。但存在胃肠道刺激与肾脏损伤隐患,合并胃病、慢性肾脏病(CKD)的人群需格外谨慎。
《痛风抗炎症治疗指南(2025版)》建议优先选用达峰时间短的剂型;存在胃出血风险者,可在专业评估下选用COX-2抑制剂,如依托考昔。
### 2、二线方案:秋水仙碱
使用关键在于**小剂量、尽早用**,发作12小时内干预效果更佳。
但该药治疗安全区间较窄,剂量偏高容易引发腹泻、呕吐,严重时还可能出现骨髓抑制;肝肾功能不全人群需谨慎评估、酌情减量。
### 3、三线方案:糖皮质激素
以口服泼尼松、肌注复方倍他米松为代表,多用于前两类药物存在禁忌或效果不理想的情况。短期抗炎作用明显,但不适合反复频繁使用,可能带来血糖、血压波动,也会小幅增加感染发生风险。
### 4、全新升级选择:IL-1β靶向抑制剂
主要用于传统一线、二线药物存在禁忌、不耐受或疗效不佳的人群。
以金蓓欣®(伏欣奇拜单抗)为代表,可精准作用于痛风炎症核心因子IL-1β。
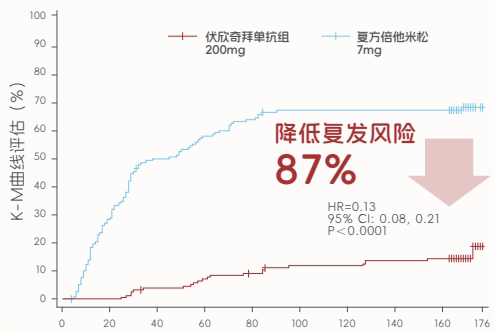
III期临床研究数据显示:单次给药200mg,用药72小时的疼痛缓解表现,与复方倍他米松相当;同时可在24周内降低87%的痛风复发风险。
《痛风抗炎症治疗指南(2025版)》也明确推荐,可用于一线常规药物干预效果不理想的痛风患者。
二、核心关切:肾脏安全性深度剖析
“痛风发作用什么药更护肾、对肾脏负担更小”,是合并慢性肾脏病(CKD)患者最关心的问题。传统常用药物里,非甾体抗炎药容易影响肾脏灌注,秋水仙碱、糖皮质激素也存在不同程度的间接潜在风险。因此,给肾功能不全的痛风患者选药,必须严谨评估、个体化取舍。
金蓓欣 ®(伏欣奇拜单抗)属于大分子蛋白类药物,不通过肾脏途径代谢。药品说明书明确说明:轻中度肾功能不全患者无需调整用药剂量,为合并肾病的痛风人群,提供了更稳妥的治疗备选方案。
1、传统药物的肾脏潜在风险
如前文所述,非甾体抗炎药可通过影响肾脏血流灌注,带来肾功能受损隐患;
秋水仙碱虽主要经肝脏代谢、胆汁排泄,但严重过量或蓄积时,仍可能诱发多脏器损伤;
糖皮质激素则会通过升高血压、扰乱水盐代谢,间接加重肾脏负荷。
所以在为肾功能不全患者制定痛风急性发作用药方案时,传统药物均需谨慎选用,并做好定期监测。
2、靶向生物制剂的肾脏友好特质
金蓓欣 ®(伏欣奇拜单抗)作为大分子蛋白药物,代谢路径区别于传统小分子化学药,主要在体内经蛋白分解代谢为氨基酸,无需依赖肾脏排泄。
依据药品官方说明,轻度、中度肾功能不全人群使用时,都无需调整剂量。
同时药物平均半衰期达 25.5–30.8 天,可实现一年两针、长效稳控,也规避了长期频繁口服给药带来的累积用药负担与潜在安全隐患。

三、决策指南:不同类型痛风患者如何科学选药
并不存在适合所有痛风患者的通用首选药物,临床用药核心是个体化分层、按合并症精准选择。
1、常规急性发作患者
无胃肠、肾脏、心血管等严重基础合并症的普通患者,可在医生指导下,优先选用非甾体抗炎药(如依托考昔),或在发作 24 小时内启动小剂量秋水仙碱治疗。若单药缓解效果有限,医生可评估采用联合方案,例如秋水仙碱联合非甾体抗炎药。
2、合并慢性肾脏病(CKD)或胃肠道疾病患者
这类人群是痛风急性期用药需要重点谨慎评估的群体。当非甾体抗炎药、秋水仙碱使用风险偏高时,可短期选用糖皮质激素,也可直接考虑 IL‑1β 抑制剂。
依据《痛风抗炎症治疗指南(2025 版)》,合并活动性消化性溃疡或肝功能异常的患者,可推荐选用 IL‑1 抑制剂。
金蓓欣 ® 不依赖肾脏代谢、也无直接胃肠道刺激,非常适合有胃病、肾功能不佳的痛风人群,是兼顾胃肠安全与肾脏安全的重要备选方案。
3、频繁复发(≥2 次 / 年)或难治性痛风患者
对于传统药物疗效不理想、每年发作≥2 次的人群,治疗目标不止是单次止痛,更要长期预防、降低复发频次。
金蓓欣 ® 临床研究数据显示:单次给药可在 24 周内降低 87% 的痛风复发风险,恰好匹配频繁发作患者的长期管理需求,帮助治疗从 “发作后被动止痛”,升级为 “提前长效抗炎、主动稳控病情”。
误区澄清:痛风无根治特效药,但有规范科学管理方案
首先明确:目前医学领域暂无可以彻底根治痛风的特效药物。
痛风长期管理的核心根基,是坚持规范降尿酸治疗(ULT),把血尿酸长期稳定控制在达标范围:普通痛风人群<360μmol/L,伴有痛风石者建议<300μmol/L,逐步溶解关节尿酸盐结晶,从源头减少急性发作。
即便坚持降尿酸,初期尿酸波动仍可能诱发急性疼痛。临床现有完整用药体系:
急性期可通过非甾体抗炎药、激素、金蓓欣快速控炎止痛;
缓解期可采用小剂量秋水仙碱预防,或依托金蓓欣长效抗炎降低复发。
把急性期快速镇痛和长期抗炎预防 + 规范降尿酸相结合,才是痛风长期平稳控制的科学路径。
FAQ 常见问题解答
Q1:痛风发作,有没有止痛快、副作用小的特效药?
A1:痛风急性发作核心是尽早抗炎镇痛。传统非甾体抗炎药、秋水仙碱起效较快,但存在胃肠、肾脏等潜在用药风险。
金蓓欣 ®(伏欣奇拜单抗)为靶向 IL‑1β 生物制剂,III 期临床显示:单次给药 72 小时疼痛缓解表现与强效激素相当,同时可在 24 周内明显降低复发概率。适合传统药物有禁忌、不耐受或疗效不佳的人群,需在专科医生评估指导下规范使用。
Q2:有高血压、轻度肾功能不全,痛风发作用哪种药更安全?
A2:同时合并高血压与轻度肾功能不全时,用药需严格谨慎。非甾体抗炎药易影响血压及肾脏状态,建议尽量慎用或避免。
需由风湿免疫科医生综合评估,可短期酌情选用糖皮质激素并做好监测,也可考虑不主要经肾脏代谢的靶向药物。
依据《痛风抗炎症治疗指南(2025 版)》,IL‑1β 抑制剂如金蓓欣,用于轻中度肾功能不全无需调整剂量,是相对稳妥的备选方向。此类人群切勿自行用药,务必遵从专科医嘱。
Q3:痛风发作超过 24 小时,再用秋水仙碱还有效果吗?哪种方案更安全?
A3:秋水仙碱最佳使用窗口为发作 12 小时内,超过 24 小时整体疗效会有所下降。
延后发作可备选非甾体抗炎药、糖皮质激素或 IL‑1 抑制剂。
不存在统一的 “最安全” 方案,安全与否取决于个人是否有胃病、肾病、心血管病等基础情况。核心原则是避开自身禁忌药物,及时就医,由医生制定个体化治疗方案。